Las cifras de la EPOC (enfermedad pulmonar obstructiva crónica) sorprenden: es la cuarta causa de muerte en el mundo y en España la padece un 12% de los adultos entre 40 y 80 años. Pese a la gravedad de estos datos, los especialistas subrayan que esta patología tiene poca prensa: “Es mucho menos conocida que la diabetes o la hipertensión, por ejemplo, pero mucho más mortal. Y el gran problema es que hay mucha gente con EPOC que no lo sabe”, explica Luis Manuel Entrenas, jefe del servicio de Neumología del Hospital Quirónsalud Córdoba.El problema del infradiagnósticoA grandes rasgos, la EPOC es una enfermedad que dificulta la respiración. María Jesús Rodríguez Nieto, jefa del servicio de Neumología del Hospital Universitario Fundación Jiménez Díaz (Madrid) –que acaba de lograr la acreditación Diamante con Excelencia de la Separ, la máxima distinción en España en este campo–, detalla cómo se produce: “Las vías aéreas se cierran e inflaman. Y se produce un daño crónico e irreversible en el tejido pulmonar. No hay tratamiento para revertirlo”. El factor de riesgo principal, indica la también responsable del servicio de Neumología del Hospital Universitario General de Villalba, es el tabaco: “Es la causa indiscutible y mayoritaria. Otras, minoritarias en comparación, son la exposición a contaminantes atmosféricos y cierta predisposición genética”.
Los síntomas de la EPOC
La inflamación en los bronquios y el exceso de mucosa producen tos fuerte, expectoración o flemas y falta de aire en acciones cotidianas
Estos síntomas son inespecíficos y compartidos con cualquier otra enfermedad respiratoria, desde el asma hasta un catarro.
Se tiende a no darles importancia: los pacientes se autojustifican. Piensan que, como son fumadores, es normal toser o quedarse sin aire al subir las escaleras.
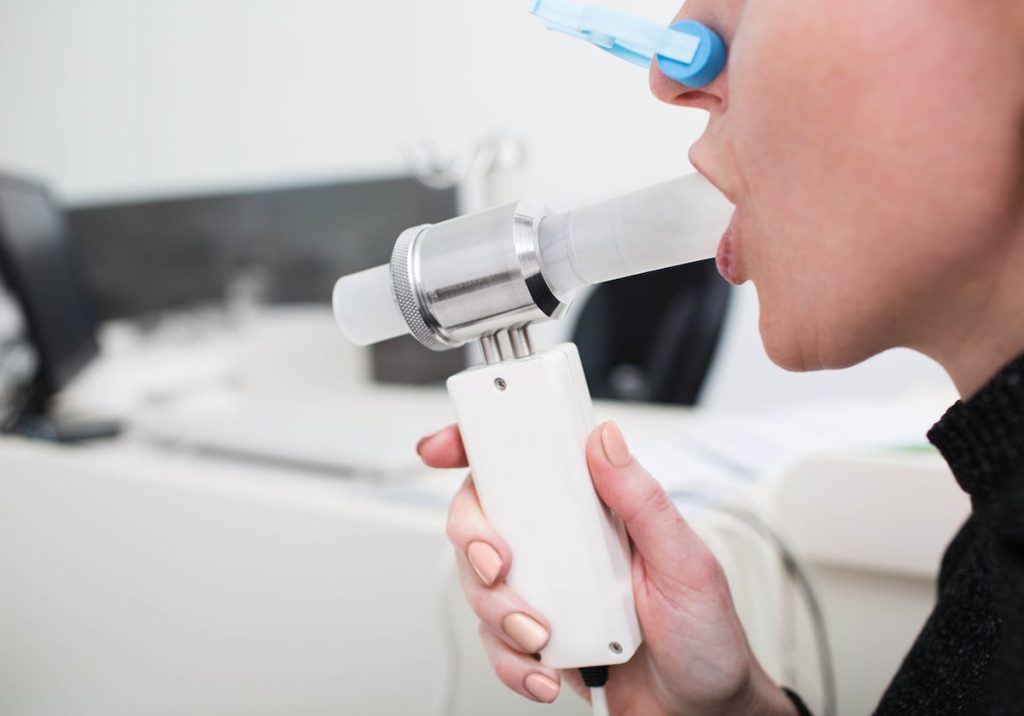
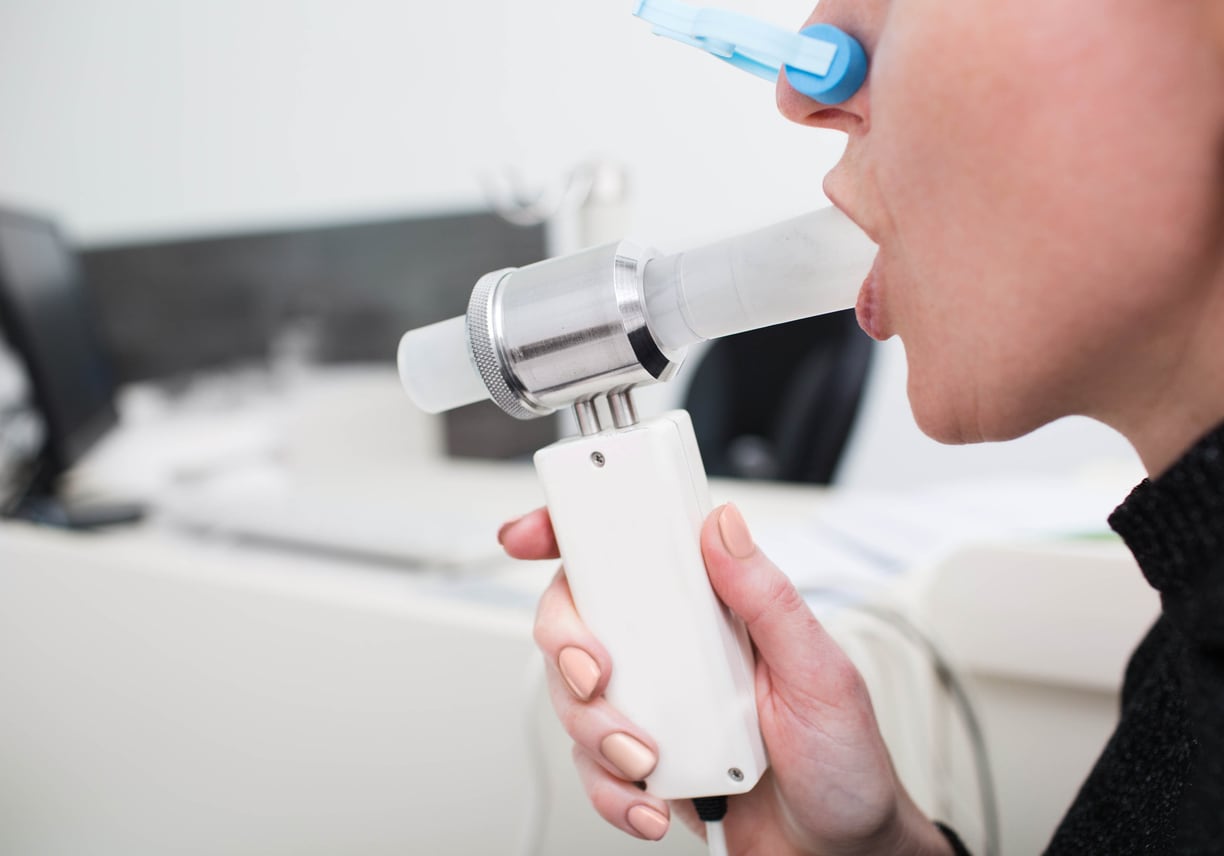
Si se experimentan, hay que hacerse una espirometría: es la prueba clave para la detección de la EPOC y la reducción del infradiagnóstico.
Fuente: elaboración propia en base a los especialistas consultados.
El perfil clásico del paciente de EPOC es el de un hombre fumador de edad avanzada, pero en la actualidad cada vez la padecen más mujeres, algo que se explica, incide Entrenas, por “su incorporación al tabaquismo de forma masiva en los años 70″. Quien sufre esta enfermedad experimenta, como enumera Raquel Viana, especialista del servicio de Neumología del Hospital El Pilar, del grupo Quirónsalud, ”tos persistente, expectoración y dificultad para respirar inicialmente asociada a esfuerzos“. El gran problema de estos síntomas es que son compartidos con casi cualquier otra enfermedad respiratoria, desde un simple catarro hasta el asma. “Esa inespecifidad es la que conduce al infradiagnóstico de la EPOC. Hasta un 75% de las personas que la padecen no lo saben”, alerta la especialista.
“El fumador, si tiene tos o se ahoga al subir una cuesta, dirá que es por el tabaco. Hay que combatir esa autojustificación”
Luis Manuel Entrenas Jefe del servicio de Neumología del Hospital Quirónsalud Córdoba
Que los síntomas de la EPOC sean tan comunes o poco espectaculares produce “autojustificación en el paciente”, señala Entrenas: “El fumador, si tiene tos o se ahoga al subir una cuesta, dirá que es por el tabaco. Hay que combatir esa dinámica”. Y añade Viana: “No podemos normalizar una tos que se arrastra desde hace meses. O pensar que nos ahogamos porque estamos fuera de forma”.La importancia de no dar nada por hechoPor eso mismo, combatir el infradiagnóstico de la EPOC pasa por no dar nada por hecho. “Hay que preguntarse siempre si lo que nos sucede es normal y, ante cualquier sospecha, acudir al especialista”, prosigue Viana. La pauta es clara: toda persona fumadora mayor de 35 años, tenga o no tenga síntomas, debería ir a consulta. Y una vez allí hacerse una espirometría, la única prueba diagnóstica, inciden los especialistas, que sirve para detectar la EPOC. ”En esencia, mide cómo sale el aire del pulmón, lo que nos sirve para identificar posibles obstrucciones y determinar el avance de la enfermedad“, define Rodríguez Nieto.
“La espirometría debería ser una prueba rutinaria en la atención primaria, pero lo cierto es que no está tan extendida y su disponibilidad es dispar”
María Jesús Rodriguez Nieto Jefa del servicio de Neumología del Hospital Universitario Fundación Jiménez Díaz (Madrid)
Los especialistas subrayan que la espirometría es rápida, sencilla y nada invasiva. “Debería ser una prueba que se hiciese en atención primaria de forma rutinaria, pero lo cierto es que no está tan extendida y su disponibilidad es dispar. Estamos trabajando poco a poco por su universalización”, argumenta la doctora Rodríguez Nieto. Lo ideal, completa Entrenas, es incluir esta prueba de manera natural en las consultas más rutinarias: “Por ejemplo, si uno va a la médico de cabecera por una gripe, que se le pregunte inmediatamente si fuma. Y si es así que se le pida una espirometría”, ilustra.Irreversible, pero se puede vivir mejorLa EPOC, en los casos más graves y prolongados, puede conducir a la insuficiencia respiratoria, que se da cuando el pulmón es incapaz de oxigenar la sangre. Condiciona, además, cualquier patología pulmonar y respiratoria. Y tiene asociadas comorbilidades como la cardiopatía isquémica o condiciones como la obesidad, que a su vez favorece múltiples patologías cardiovasculares y metabólicas.
Qué es la espirometría, la prueba clave en la EPOC
Es una prueba diagnóstica que sirve para detectar la EPOC, pero también patologías como el asma o la fibrosis quística.
Mide la cantidad de aire que una persona inhala y exhala y la velocidad a la que lo hace.
Es indolora, rápida y nada invasiva.
Está indicada para pacientes mayores de 40 años que sean fumadores, tengan o no síntomas.
Es la herramienta de cribado más efectiva que existe.
Fuente: elaboración propia en base a los especialistas consultados.
Rodríguez Nieto evita el dramatismo: “No hay que alarmar a la gente, pero sí entender que el daño del tabaco es irreversible. Al dejar de fumar se mejora la EPOC (hay menos tos y secreción) y se frena su progresión, pero lo perdido no se recupera”. De hecho, la función pulmonar crece hasta los 25 años y desde entonces declina. “El problema es que este envejecimiento se acelere: tener 60 años y un pulmón de 80. Hay que acompasar estos ritmos”, interviene Entrenas.Si se padece EPOC, sea como sea, se puede mejorar la calidad de vida y ralentizar el avance de la enfermedad. La piedra angular de los tratamientos son los broncodilatadores, unos fármacos que dilatan los bronquios y aumentan la capacidad respiratoria. “Existe también la rehabilitación pulmonar y las terapias de oxígeno domiciliario”, añade Rodríguez Nieto, que recomienda, siempre y por encima de todo, “la vacunación, el ejercicio físico y una buena alimentación”.
“Si llegamos tarde el peligro de la EPOC se maximiza. Hay que insistir y comunicar que tiempo es pulmón y calidad de vida”
Raquel Viana Especialista del servicio de Neumología del Hospital El Pilar del grupo Quirónsalud (Barcelona)
Acabar con el tabaquismo daría un vuelco al mapa de la EPOC. Este logro, aún lejano, pasa por la concienciación: “Es difícil, pero posible. Quien no quiera quitarse del tabaco que no lo haga, pero que esté alerta y sepa que, así como se controla el colesterol o la tensión, tiene que hacerse una espirometría. Hay que incorporar de manera masiva este cribado”, reivindica Entrenas.Y el cribado a tiempo es la única vía hacia el diagnóstico precoz, que a su vez es la receta para detectar la enfermedad en su grado más leve y ponerle freno. “Si llegamos tarde, con los síntomas arrastrados en el tiempo, la severidad y el riesgo de insuficiencia respiratoria se multiplican. Por eso hay que insistir y comunicar que tiempo es pulmón y calidad de vida”, concluye Viana.